La diferente variedad inmunohistológica de este tipo de tumores hace que no exista un consenso universalmente aceptado.
El mismo patrón anatomopatológico se puede presentar en cualquier tipo glándula salivar, siendo las tumoraciones más frecuentes en parótida 85 %, alrededor de un 20 % en glándula submaxilar y 7% en glándula sublingual y salivares menores. . El 95% de los tumores de glándulas derivan del parénquima epitelial, y el resto derivan de otras estructuras conformando tumores como hemangiomas, linfangiomas, linfomas malignos, tumores periglandulares y metástasis.
Ateniéndonos al componente epitelial o no de cada tipo de tumor, podemos clasificar:
Tumores epiteliales:
1. Benignos (adenomas)
- Adenoma pleomorfo
- Adenoma monomorfo
- Cistoadenolinfoma
- Oncocitoma
- Mioepitelioma
- Adenoma de céls basales
2. Malignos (carcinomas)
- C. mucoepidermoide
- C. adenoide quístico (cilindroma)
- C. de céls acinares
Tumores no epiteliales:
1. Benignos
- Vasculares:
- Hemangioma
- Linfangioma
- Neurales:
- Neurinoma
- Neurofibroma
2. Malignos
- Sarcomas
- Linfomas
- Metástasis
Los tumores de glándulas salivares, al contrario que otras tumoraciones de cabeza y cuello no se relacionan con el alcohol y tabaco excepto el tumor de whartin que parece tener mayor predisposición en fumadores.
La radiación es el factor predisponente más importante a dosis bajas favorece la aparición de este tipo de tumores pudiendo aumentar el riesgo hasta en 40 veces, la dosis mínima que se ha visto con la que se puede a desarrollar la lesión son 150 rads.
Otro factor predisponente de menos importancia son los virus, se ha asociado el VEB dando lugar a lesiones linfoepiteliales malignas aunque es poco frecuente en nuestro medio, otros virus que se ha relacionado son el poliomavirus, CMV, cepas de papilomavirus. Existe un riesgo de desarrollar un segundo primario en los pacientes que presentan tumoraciones malignas de hasta ocho veces superior a nivel de mama de hasta ocho veces, tres en prostata, cinco en ovario y tres en respiratorio.
Los tumores de glándulas salivares representan tan sólo al 3% de las neoplasias del organismo y el 5 % los que se hallan en la cabeza y el cuello, la edad que presentan las tumores malignas puede estar en torno a los 55 años siendo algo menor entorno a los 40 años para los tumores benignos. La probabilidad de que el tumor sea maligno es mayor conforme la glándula salivar que asienta sea de menor tamaño.
Teniendo en cuenta los tipos de tumores más frecuentes y característicos de glándulas salivares destacamos las manifestaciones clínicas desde un punto de vista general en los tumores benignos que se comportan como masas quísticas o elásticas, con bordes definidos, móviles, no dolorosas, no presentando parálisis facial y tumores malignos siendo masas pétreas con bordes poco definidos, fijos a piel o planos profundos, dolorosas y parálisis facial frecuente. Así destacamos los principales tipos de tumores según su extirpe en :Teniendo en cuenta los tipos de tumores más frecuentes y característicos de glándulas salivares destacamos las manifestaciones clínicas desde un punto de vista general en los tumores benignos que se comportan como masas quísticas o elásticas, con bordes definidos, móviles, no dolorosas, no presentando parálisis facial y tumores malignos siendo masas pétreas con bordes poco definidos, fijos a piel o planos profundos, dolorosas y parálisis facial frecuente. Así destacamos los principales tipos de tumores según su extirpe en:
TUMORES BENIGNOS EPITELIALES:
En el 75% de los casos destacamos
1. ADENOMA PLEOMORFO O T MIXTO.
Es el tumor más frecuente que se presenta en las glándulas salivares, la glándula donde tiene mayor incidencia en la parótida 80% en la cuarta década de la vida siendo más frecuente en mujeres, la localización más frecuente de la parótida es la región media y lóbulo superficial de la misma, se manifiesta como una masa nodular firme, de crecimiento lento y sin dolor.
Tiene la probabilidad de degeneración maligna entre 3-5% que aumenta exponencialmente con el tiempo de evolución y la edad del paciente, degenerando a adenocarcinoma, carcinoma indiferenciado. También existe riesgo de recidiva si la lesión no se extirpa de forma completa, rotura del tumor o manipulación excesiva del mismo. Pueden localizarse en lobulo profundo de parótida con impronta en faringe.
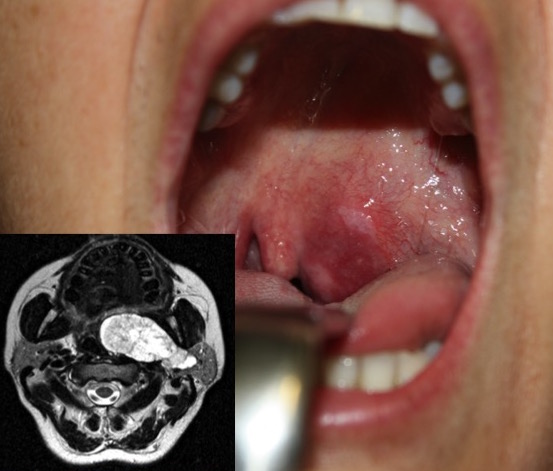
2. CISTOADENOLINFOMA O T DE WHARTIN:
Es el segundo tumor parotídeo en frecuencia, presenta proliferación quística siendo el origen el tejido glándular incluido en tejido linfático, característica su aparición en la cola de parótida en un 10% de los casos es bilateral. Característico de varones.


3. ONCOCITOMA:
Tumoración caliente en la gammagrafia junto con el tumor de Whartin. Presenta una coloración oscura. Más frecuente su aparición en paciente de edad avanzada.
4. OTROS:
Mioepitelioma y adenoma basocelular. Son tumoraciones que pueden malignizar.
TUMORES MALIGNOS EPITELIALES.
Representan el 25% de los casos
1. CARCINOMA MUCOEPIDERMOIDE.
Es tumor más frecuente de los malignos que se localiza en la glándula parótida, Segundo tumor en la glándula submaxilar después de cilindroma. Se origina en las células epiteliales de los conductos con diferenciación mucoide. Presenta la posibilidad de diseminación linfática cervical entorno a un 25% dependiendo del grado de diferenciación
2. CARCINOMA ADENOIDE QUÍSTICO (CILINDROMA)
Tumor maligno más frecuente en glándula submaxilar y glándulas salivares menores. Se asemeja en comportamiento a tumor benigno tipo submaxilitis crónica que no presenta mejoría.
Existen tres características que las diferencia:
- Infiltración local sobre todo nerviosa.
- Elevada tasa de recidiva.
- Capacidad de metastizar a ganglios en un 15% y a distancia pulmón, cerebro y hueso.
3. CARCINOMA DE CÉLULAS ACINARES.
Menor grado de malignidad, con crecimiento lento, delimitado, rara aparición de parálisis facial, se presenta la mayor parte de las veces asintomático, origen en las células serosas, después del Whartin es el tumor que se presenta de forma bilateral. Tumor que menos metástasis presenta entorno a un 10%. Supervivencia entorno al 70% a los 5 años.
4. ADENOCARCINOMA. Muy poco frecuente, alrededor de 3%, gran tendencia a malignizar, siendo el mucinoso el que menos supervivencia presenta.
5. ADENOMA PLEOMORFO MALIGNIZADO
TUMORES NO EPITELIALES Los angiomas constituyen hasta un 30% del total con un pico en la infancia entorno a los tres años, linfangiomas, tumores nerviosos como el Neurilemoma (frecuente en mujeres durante la cuarta década manifestándose como un nódulo duro asintomático), lipomas, linfomas, sarcomas, leiomiomas etc.
Toda tumoración que se localice sobre una glándula salivar, se deben realizar como pruebas diagnósticas de sospecha: la historia clínica y exploración física con palpación bimanual de forma minuciosa, que nos orienten sobre la benignidad o malignidad del proceso. ECO, TAC o RMN que nos indica la consistencia del tumor, sólido, quístico, capsulado, extensión del proceso. Gammagrafía con Tc99 que nos indica el grado de captación de tumores, denominados tumores calientes como el Whartin y oncocitoma. PET-TAC nos permite ver el volumen tumoral o contorno del mismo, grado de afectación ganglionar subcentimétricas que no se puede ver con otras técnicas de imagen como el TAC y la RMN, metástasis o tumores sincrónicos que determina el pronóstico del paciente, existen falsos positivos que siempre debemos de tener en cuenta en tumores benignos como el tumor de Whartin y adenoma pleomórfico y falsos negativos en tumores malignos debido a que los tumores de glándulas salivares presentan baja actividad metabólica intrínseca. Esta técnica es útil en la detección de posibles recurrencias después de tratamiento con rtx o cirugía. Como pruebas diagnósticas de confirmación : PAAF, Bx y Anatomía patológica de la pieza quirúrgica.
El tratamiento de elección de las tumoraciones de glándulas salivares es quirúrgico dependiendo de la glándula afecta así cuando afecta a la parótida realizamos parotidectomía de lóbulo superficial o resección de cola de parótida con conservación del nervio facial o sacrificio del nervio facial y parotidectomia total con o sin conservación del nervio facial cuando el grado de malignidad o extensión del tumor lo indiquen.

Cuando los tumores afecta a glándulas como la submaxilar realizamos una submaxilectomía o glándula accesoria con exéresis de la misma.
Todos estos tratamientos se complementarán quirúrgicamente con vaciamientos cervicales cuando existen extensión del tumor o afectar ganglionar.El tratamiento de elección de las tumoraciones de glándulas salivares es quirúrgico dependiendo de la glándula afecta así cuando afecta a la parótida realizamos parotidectomía de lóbulo superficial o resección de cola de parótida con conservación del nervio facial o sacrificio del nervio facial y parotidectomia total con o sin conservación del nervio facial cuando el grado de malignidad o extensión del tumor lo indiquen. Cuando los tumores afecta a glándulas como la submaxilar realizamos una submaxilectomía o glándula accesoria con exéresis de la misma. Todos estos tratamientos se complementarán quirúrgicamente con vaciamientos cervicales cuando existen extensión del tumor o afectar ganglionar.
Este tipo de cirugía puede presentar una serie de complicaciones como en la:
- Submaxilectomía:
- Lesión del nervio lingual.
- Lesión del nervio hipogloso.
- Lesión de rama marginal del nervio facial.
- Parotidectomía:
- Parálisis facial.
- Lesión del nervio auricular dando lugar a parestesias de lóbulo de oreja y mejilla • Fístula salivar.
- Síndrome de Frey que se manifiesta en el postoperatorio con dolor auriculotemporal, calor, rubor y sudoración.
La radioterapia se emplea en caso que se debe de disminuir la masa preoperatoria y facilitar el procedimiento quirúrgico, como complemento a la cirugía o para control de casos que no son se puede realizar un procedimiento quirúrgico.
La quimioterapia se emplea para control de metástasis a distancia.

- Basterra J. Otorrinolaringología y patología cervicofacial. Editorial Masson 2015.
- Basterra J. Otorrinolaringología y patología cervicofacial. Editorial Elservier-Masson 2009.
- Glándula salival
- Adenoma pleomórfico
- Tumor de Warthin
 Pasar al contenido principal
Pasar al contenido principal