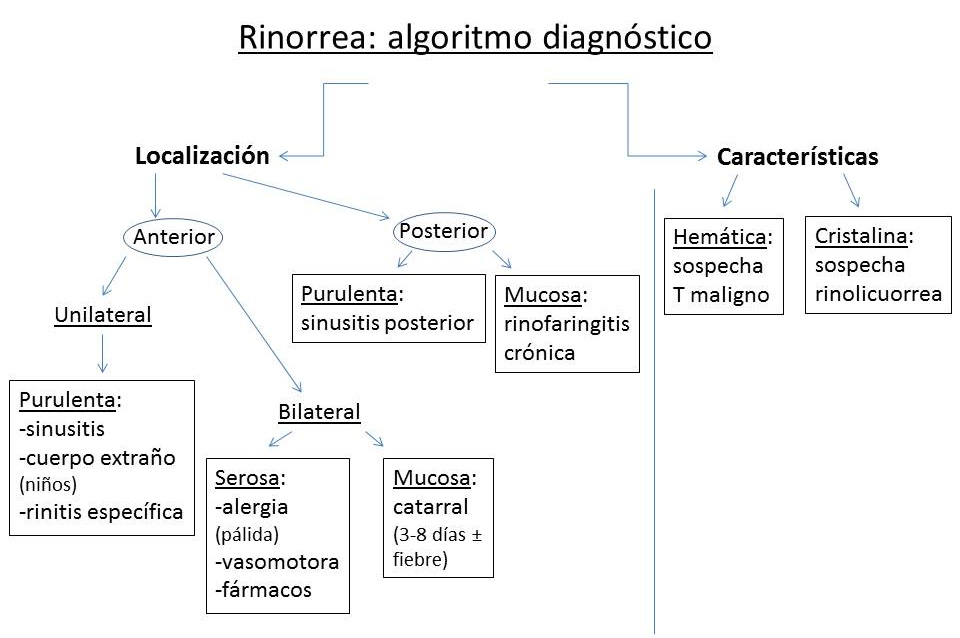
Las alteraciones de la secreción constituyen un síntoma común de muchas enfermedades nasosinusales. La secreción nasal por exceso se denomina genéricamente rinorrea. Debe diferenciarse de la rinolicuorrea, que es la salida de líquido cefalorraquídeo (LCR) a través de las FFNN. La rinorrea puede clasificarse según sus características físicas:
- Serosa o hidrorrea
- Mucosa
- Purulenta
- Sanguinolenta
O según su localización:
- Anterior
- Unilateral o bilateral
- Posterior
Como posibles causas de rinorrea hay que considerar: rinosinusitis aguda; cuerpo extraño nasal; rinitis específica; rinitis alérgica; rinitis vasomotora; rinitis secundaria a fármacos y rinitis medicamentosa; rinitis catarral; rinofaringitis crónica; tumores naso sinusales.
El orígen de la rinolicuorrea puede ser traumático en el 96% de casos (80% traumatismos no quirúrgicos; 16% traumatismos quirúrgicos), y en el 4% restante, espontánea, secundaria a patología inflamatoria (osteomielitis de la base del cráneo, poliposis nasosinusal, sinusitis fúngica), neoplásica o congénita (defectos de la base de cráneo, meningoencefalocele, hidrocefalia). Las fístulas de LCR espontáneas son más frecuentes en mujeres de edad media con sobrepeso (índice de masa corporal superior al 25%) y se asocian a silla turca vacía y a meningoencefaloceles. Suelen ser de evolución intermitente y con mayor riesgo de meningitis que las de origen traumático, persistiendo el 60% si no son tratadas.
La rinitis aguda representa aproximadamente el 40% del conjunto de las infecciones respiratorias agudas, por lo que su prevalencia es tan elevada que la convierte en una de las enfermedades más frecuentes. Un 25% de las rinitis agudas pueden evolucionar a sinusitis. La rinorrea debida a rinosinusitis aguda tiene una alta prevalencia, afectando al 6-15% de la población. La rinosinusitis crónica, con o sin pólipos nasales tiene una prevalencia del 5-15% en Europa y EEUU.
El 2-6% de los traumatismos craneales presentan rinolicuorrea inmediata o tardía (la mayoría de estas durante las 3 primeras semanas) y la fístula de LCR está presente en el 30% de las fracturas de base de cráneo.
Ante una rinorrea unilateral y purulenta se debe sospechar una sinusitis, cuerpo extraño nasal en niños o rinitis específica (ver diagnóstico). La rinorrea bilateral serosa es propia de la rinitis alérgica (mucosa pálida) o vasomotora y también de la rinitis secundaria a fármacos (anti-HTA, AINEs, anticonceptivos orales, psicótropos, bloqueantes adrenérgicos) y la medicamentosa (descongestionantes nasales). La rinitis catarral es de causa frecuentemente vírica y se caracteriza por rinorrea bilateral mucosa de 3 a 8 días de duración, con o sin fiebre. La rinorrea posterior purulenta es propia de sinusitis posteriores y cuando es mucosa, de rinofaringitis crónica.
La rinorrea hemática debe hacer sospechar un tumor maligno. Cuando es cristalina, generalmente unilateral, sugiere una rinolicuorrea.
Ver resumen en Figura 1.
Rinorrea: Algoritmo diagnóstico de rinorrea.
El estudio de toda rinorrea debe incluir siempre una rinofibrolaringoscopia que resultará diagnóstica en presencia de un cuerpo extraño, una sinusitis aguda o una rinosinusitis crónica poliposa y nos hará sospechar una alergia, una rinitis específica o una tumoración naso sinusal. En las fístulas de LCR, ocasionalmente puede verse el signo de Nowotny, reflejo luminoso pulsátil. La prueba cutánea de hipersensibilidad inmediata (Prick test) para pneumoalergenos, será útil en el diagnóstico de la rinitis de causa alérgica frente a las vasomotoras.
Ante un Prick test negativo, la citología del moco nasal puede orientar el diagnóstico de rinitis no alérgica con eosinofília (NARES). Una analítica puede confirmar el diagnóstico de rinitis específica (serologías , anticuerpos c-ANCA) y alérgica (RAST). La radiología simple puede ser útil ante un cuerpo extraño pero no se considera necesaria para el diagnóstico de la sinusitis aguda. Se realizará estudio TC naso sinusal de las poliposis y tumores naso sinusales y eventual estudio mediante RM en estos últimos. Los exámenes bacteriológicos y la biopsia en consulta pueden facilitar el diagnóstico de rinitis específicas (sífilis, difteria, tuberculosis, sarcoidosis, granulomatosis de Wegener, rinoscleroma, lepra, pian y pinta, rinosporidiasis, leismaniasis, micosis, miasis) y de patología tumoral.
Ante sospecha de rinolicuorrea (generalmente unilateral, aumenta con Valsalva, no asociada a congestión nasal o estornudos y frecuentemente acompañada de cefalea, con antecedente traumático, meningitis recurrentes y sobrepeso), lo más inminente será la confirmación (generalmente bioquímica) y, seguidamente, la localización (radiología), sin olvidar la posibilidad de rinolicuorrea de origen tubárico por fístulas de LCR de causa otológica.
El uso de tiras multirreactivas de glucosa (test de glucosa oxidasa) es un primer recurso fácil y rápido, aunque el porcentaje de falsos positivos es elevado (57% sensibilidad, valor predictivo negativo 71% y precisión 76%). La determinación de beta 2-transferrina es más precisa (sensibilidad del 94%, VPN del 92% y precisión del 94%) pero no definitiva en el diagnóstico de fístula de LCR ya que no está exenta de falsos positivos (por pérdida de humor acuoso) y falsos negativos (muestra insuficiente, contaminación bacteriana). Tampoco es posible la determinación de beta 2-transferrina si la muestra contiene sangre. La proteína beta-trace es la más específica de LCR, por lo que su determinación es actualmente la técnica de elección. Además, es más rápida y tiene un coste menor aunque precisa que se recoja una mayor cantidad de LCR (5 µL). Los resultados analíticos positivos se cotejaran de forma rutinaria con pruebas de imagen (TC y RM). La TC de alta resolución con cortes de 1 mm es la prueba de elección para identificar defectos óseos en la base del cráneo (sensibilidad 92% y especificidad del 100%). La RM está indicada en caso de TC normal o en caso de sospecha de meningo- o meningoencefalocele y permite diferenciar secreciones nasales de LCR (hiperseñal en T2). En casos complejos (fracturas múltiples de base de cráneo, fugas intermitentes o diagnóstico dudoso) se valorará pruebas invasivas, no exentas de posibles efectos adversos. La cisternografía con TC/RM aumenta la resolución de estas pruebas. Seran positivas cuando se localiza contraste postinyección en senos paranasles. Falsos negativos en caso de fístulas intermitentes. No indicadas en meningitis ni hipertensión intracraneal. La cisternografía con isótopos y posterior medición de radioactividad en lentinas colocadas en las fosas nasales, tiene valor diagnóstico (sensibilidad del 50-100%) pero no localizador y un 33% de falsos positivos. La inyección intratecal de fluoresceína (fluoresceina sódica al 5%, 0.2cc en 10cc de LCR) es útil como maniobra previa inmediata a un procedimiento quirúrgico de localización y sellado intranasal.
Figura 2.
Algoritmo diagnóstico sugerido para las fístulas de LCR, Dr. Alobid,
Unidad de Rinología y base de cráneo, Servicio de ORL, Hospital Clínic, Barcelona
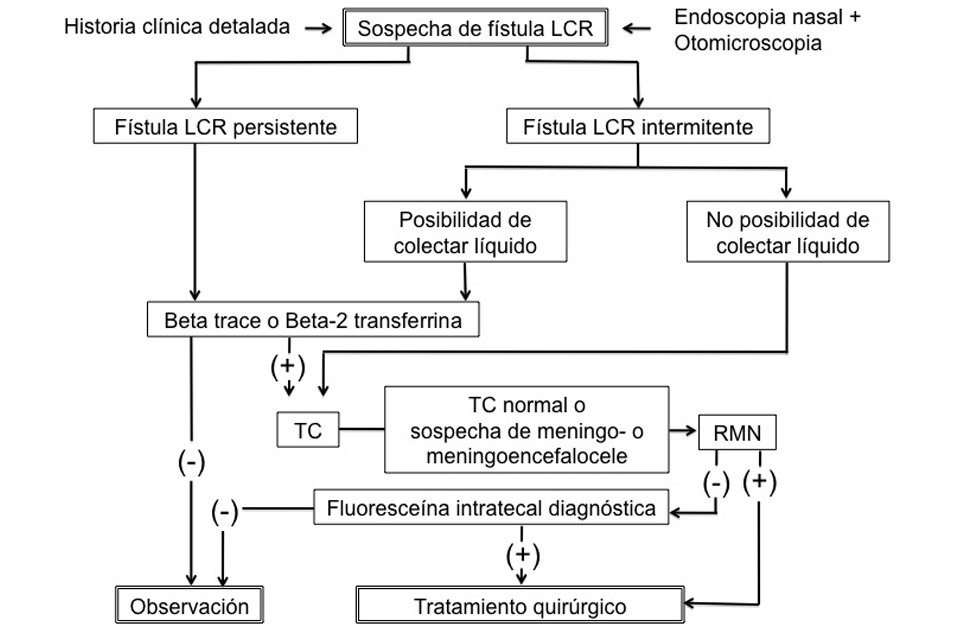
Figura 3.
Fluoresceina en fístula de LCR
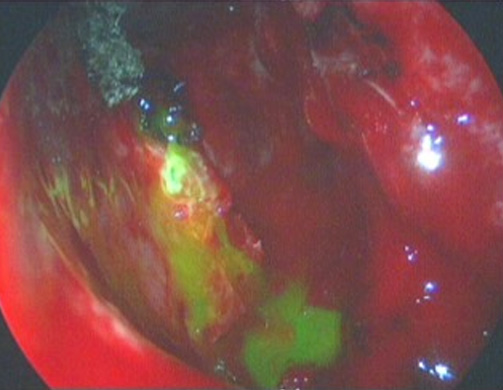
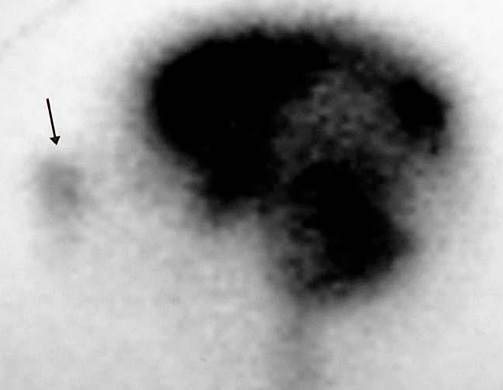
Figura 4.
Cisternografía isotópica positiva
Se aconseja tratamiento preventivo de la alergia y vacunación (gripe, pneumococo). En la rinitis aguda, analgésicos, descongestivos, antihistamínicos. El uso de antibióticos está indicado en las rinitis bacterianas. Las rinitis específicas se tratan según su etiología (tuberculostáticos, antimicóticos, inmunosupresores…). Puede ser necesaria la cirugía endoscópica naso sinusal en algunas complicaciones de las sinusitis y para extirpación de lesiones en la mucormicosis.
El 50-85% de las fístulas traumáticas de LCR ceden espontáneamente durante la primera semana.
Se aconseja reposo 7-10 dias en cama elevada 30º para reducir la presión intracraneal, con o sin drenaje lumbar y restricción de líquidos (1500 ml/24h).
El uso de diuréticos (acetazolamida 250 mg/8h oral) es útil en caso de presión intracraneal aumentada.
No hay evidencia sobre la antibioterapia profiláctica aunque es recomendable instaurarla en fístulas traumáticas iatrogénicas (cirugía endoscópica o de base de cráneo).
En caso de persistencia, es actualmente preferible el tratamiento quirúrgico extracraneal endoscópico. Se utilizan injertos libres autólogos (fascia lata, mucopericondrio nasal, grasa, cartílago septal, hueso de cornete) o heterólogos (colágeno, dermis acelular) y colgajos pediculados de cornetes o mucosa septal .
La colocación de estos materiales puede ser overlay (injerto sobrepuesto al defecto óseo + cola de fibrina para asegurar sellado), underlay (injerto situado entre la duramadre y el hueso de la base del cráneo) o combinado. En general se recomienda la técnica overlay en fístulas pequeñas (2-3 mm).
En defectos mayores, el cierre underlay con fascia lata o combinado underlay y overlay con mucosa nasal o colgajo pediculado con la mucosa denudada orientada hacia la base del cráneo, surgicel y cola de fibrina. Es importante resecar la mucosa circundante a la fístula y separar la duramadre del hueso en la técnica underlay.
En defectos de la pared posterior y lateral del seno frontal está indicado el abordaje externo. Cuidados postoperatorios: En algunos casos una sonda de Foley nº 12-14 colocada durante unos 5 dias, ayuda a mantener estable la reconstrucción.
Los taponamientos se retirarán en 2-5 días, durante los cuales se seguirá tratamiento antibiótico.
Se mantiene al paciente 2-3 días en decúbito supino con la cabecera elevada 30º, evitando las maniobras que aumenten la presión de LCR entre 5-7 días. Si hay sospecha de hiperpresión de LCR, puede estar indicado el drenaje lumbar durante 2-5 días.
Figura 5.
Cierre de fístula de LCR con fascia lata, underlay
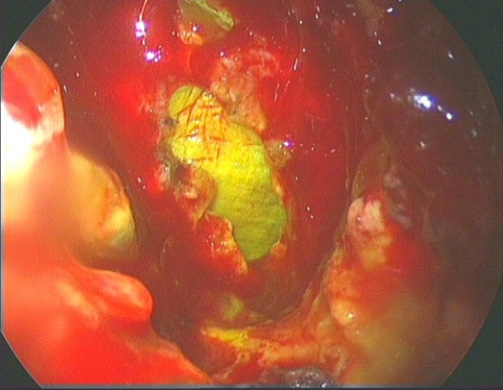
Figura 6.
Esquema que muestra la colocación de los injertos en las fístulas de LCR
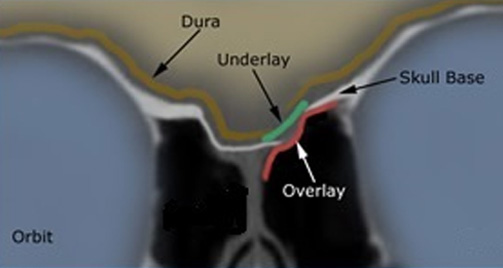
Figura 7.
Video que muestra el cierre de una fístula de LCR en meningocele, con utilización de fluoresceina y colocación de fascia lata underlay y colgajo de mucoperiostio de cornete overlay (Dr. Alobid)
El cierre endoscópico de una fístula de LCR se consigue entre el 75 y 100% de los casos en una primera intervención y entre el 95 y 100% en reintervenciones.
Las complicaciones tras cierre endoscópico de fístula de LCR son escasas. Estan descritas meningitis; absceso intracerebral; mucocele frontal; mucocele intracraneal. Es frecuente la alteración olfatoria (17%).
- Rodríguez Pérez MA, Hervás Nuñez MJ, Porras Alonso E. Patología inflamatoria de las fosas nasales: rinitis agudas y crónicas. Rinitis específicas. Capítulo 52, Libro virtual de formación en ORL. 2015. SEORL.
- Garcia-Callejo FJ, Talamantes.Escribá F, Redondo-Martínez J, Quilis V, Pérez-Carbonell T, Goloney V. Precisión diagnóstica de glucosa y nefelometría para beta-2 transferrina en la confirmación de rinolicuorrea. An Orl Mex 2016; 61:100-109.
- Fokkens WJ, Lund VJ, Mullol J, et al. European Position Paper on rhinosinusitis and nasal polyps 2012. Rhinol Suppl 2012; 3:1-298.
- Santos J, Ailagas J, Morais D, Alonso M. Fístulas de líquido cefalorraquídeo. En: Morais D. Avances, límites y retos de la cirugía endoscópica nasosinusal. Barcelona, Amplifon, 2012.
- Bernal-Sprekelsen M, Alobid I, Mullol J, Trobat F, Tomás-Barberán M. Closure of cerebrospinal fluid leaks prevents ascending bacterial meningitis. Rhinology 2005; 43:277-81.
 Pasar al contenido principal
Pasar al contenido principal